O diabetes mellitus é um conjunto de distúrbios metabólicos que tem como característica a hiperglicemia persistente devido a deficiência na ação ou na produção de insulina, podendo ser em ambos, e está associada a complicações crônicas, maior morbidade, menor qualidade de vida e elevação de mortalidade (SBD, 2019-2020).
A classificação da doença ocorre por estágios clínicos compostos por normoglicemia, intolerância diminuída à glicose (TDG) e glicemia de jejum alterada (GJA), e se divide em quatro classes clínicas: Diabetes Mellitus tipo 1 (DM1), Diabetes Mellitus tipo 2 (DM2), outros tipos específicos de Diabetes Mellitus e Diabetes Mellitus Gestacional (DMG) (LYRA, 2014).

O desenvolvimento da diabetes tipo 2, pode envolver vários fatores que abrangem desde a resistência à ação da insulina no tecido muscular, adiposo e fígado, defeito na secreção de insulina pelo pâncreas ou aumento da reabsorção de glicose pelos rins (SALES; HALPERN; CERCATO, 2016).
De acordo com Bertonhi e Dias (2018) o diabetes mellitus tipo 2 tem maior prevalência compreendendo de 90 a 95% dos casos, sendo causado pela deficiência na secreção de insulina ou resistência à sua ação. Há produção de insulina pelo pâncreas, mas devido a redução da ação deste hormônio, as células não conseguem utilizá-lo, caracterizando a resistência à insulina.
Como é o diagnóstico da doença
Até o diagnóstico definitivo de diabetes, algumas alterações fisiopatológicas ocorrem anos antes, onde os valores glicêmicos podem estar acima dos valores de referência mas ainda abaixo dos valores para diagnóstico, caracterizando-se a pré-diabetes. Neste caso já existe uma resistência à insulina e caso não sejam realizadas medidas como adotar hábitos saudáveis e prática de atividade física, essa resistência vai evoluindo até manifestar clinicamente a doença, o que aumenta o risco de doenças cardiovasculares e outras complicações. Na maioria dos casos de pré-diabetes (resistência à insulina) ou diabetes tipo 2, não há sintomas e o diagnóstico é feito por meio de exames laboratoriais (SBD, 2019-2020).
De acordo com Cobas et al. (2022):
O diagnóstico de diabetes mellitus (DM) deve ser estabelecido pela identificação de hiperglicemia. Para isto, podem ser usados a glicemia plasmática de jejum, o teste de tolerância oral à glicose (TOTG) e a hemoglobina glicada (A1c). Em algumas situações, é recomendado rastreamento em pacientes assintomáticos.
Os critérios laboratoriais para diagnóstico de diabetes mellitus incluem glicemia de jejum (mg/dl) ≥ 100 para pré-diabetes e ≥ 126 para diabetes; TOTG ≥ 140 para pré-diabetes e ≥ 200 para diabetes e hemoglobina glicada > 5,7 para pré-diabetes e ≥ 6,5 para o diagnóstico de diabetes (SBD, 2019-2020).
Para que haja a confirmação do diagnóstico de DM é necessário a repetição dos exames alterados. A manifestação de sintomas clínicos de hiperglicemia como a poliúria, polidipsia, polifagia e emagrecimento, deve submeter o paciente à dosagem de glicemia o quanto antes, não havendo necessidade de realizar um segundo exame, caso apresente glicemia aleatória ≥ 200 mg/dL (SBD, 2019-2020).
Controlando a doença para evitar complicações
Mahan et al. (2018), diz que “em nenhuma outra doença o papel do estilo de vida — escolhas alimentares adequadas e saudáveis e atividade física — tem uma importância tão grande na prevenção e no tratamento como no diabetes”.
De acordo com Freitas et al. (2021), o principal objetivo do tratamento para o diabetes mellitus tipo 2 é auxiliar no controle glicêmico, usando tanto a dieta baixa em calorias como a prática de atividade física.
Além da manutenção do controle glicêmico e metabólico para controlar complicações da doença, o paciente com DM precisa de orientações para seguir tanto o tratamento com medicamentos, como para mudanças no estilo de vida que inclui dieta específica e prática de atividade física. Sobre o tratamento com fármacos, existem duas opções: os antidiabéticos orais e a insulinoterapia (BERTONHI; DIAS, 2018).
Os antidiabéticos orais têm a função de reduzir a glicemia e manter os níveis normais no sangue. Há aqueles que aumentam a secreção de insulina como a gliclazida e os que não aumentam a secreção de insulina com menor risco de hipoglicemia, como a metformina (FREITAS et al. 2021).
Existem vários tipos de insulina as de ação ultra rápida, rápida, intermediária e lenta, onde a prescrição para paciente se dá em unidades de insulina (UI) e cada UI equivale a 36 ug de insulina (BERTONHI; DIAS, 2018).
Nem todo paciente que é diagnosticado com diabetes mellitus tipo 2, utiliza a insulina logo após seu diagnóstico. À medida que o tempo de doença aumenta, a frequência de uso pode aumentar de forma isolada ou em combinação com outros hipoglicemiantes orais (SBD, 2019-2020).
As principais complicações no Diabetes tipo 2
O diabetes mellitus pode ter inúmeras complicações que compreendem distúrbios de origem microvasculares (retinopatia, nefropatia e neuropatia) e macrovasculares associadas a doenças coronarianas e cerebrovasculares (SALES; HALPERN; CERCATO, 2016).
Além disso, o melhor controle glicêmico é fundamental para a prevenção das complicações do diabetes mellitus (micro e macrovasculares). A redução da hemoglobina glicada para valores <7%, vão promover a diminuição de problemas microvasculares como a retinopatia, doença renal e neuropatia. Por outro lado, a cada 1% de redução na hemoglobina glicada, pode ocorrer redução de 14% de eventos de infarto e 12% para AVC (FILHO et al., 2022).
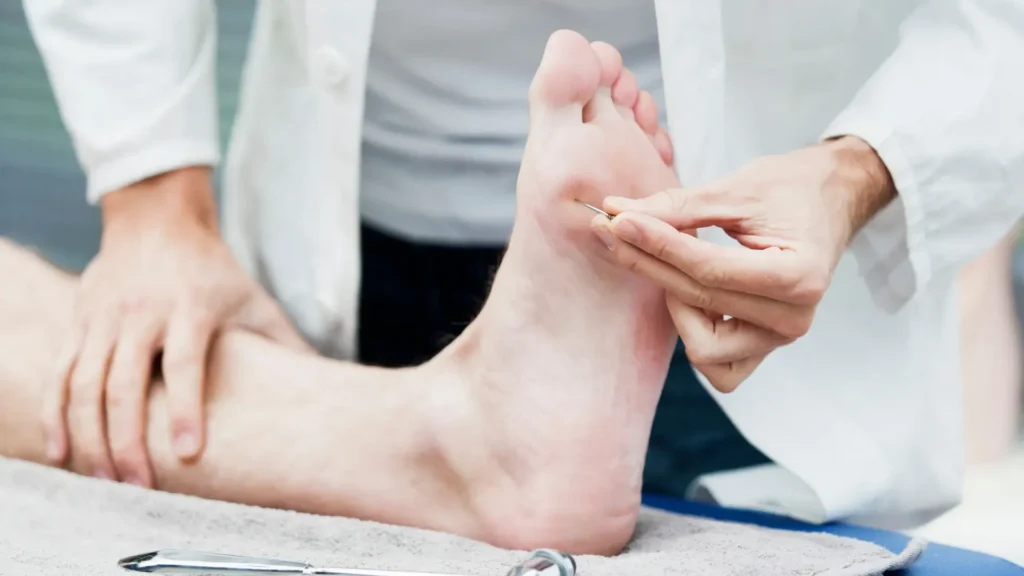
As complicações relacionadas com o diabetes mellitus são classificadas como agudas ou crônicas, onde as agudas são aquelas que surgem a qualquer momento, iniciam rapidamente necessitando de atenção imediata (hipoglicemia e a cetoacidose diabética). Já as complicações crônicas se desenvolvem de forma progressiva e tem alto índice de morbimortalidade interferindo na qualidade de vida do paciente: a retinopatia diabética, nefropatia diabética, neuropatia diabética, doenças cardiovasculares e úlceras do pé diabético” (BERTONHI; DIAS, 2018).
Estratégias eficientes para o controle da doença
Para Pinho, Mendonça e Werneck (2019), a aplicação de estratégias nutricionais impactam positivamente a redução da hemoglobina glicada no diabetes, sendo assim uma alimentação equilibrada em macro e micronutrientes é essencial para manter o controle glicêmico do paciente.
Optar por aderir ao tratamento do diabetes mellitus tipo 2, com auxílio da alimentação, vai ajudar a reduzir as complicações ocasionadas pela doença melhorando assim o quadro do diabetes (DELMONTES; ABREU, 2022).
A dieta é fundamental para o controle e tratamento do diabetes mellitus e por este motivo o tratamento nutricional deve atender objetivos como: fornecer nutrientes necessários para melhorar o estado nutricional; maior controle glicêmico para que esteja nos níveis adequados seja com aplicação de uma alimentação mais saudável juntamente com a insulinoterapia ou fármacos orais; respeitar os horários das refeições e a qualidade/quantidade de alimentos; atingir níveis adequados de lipídeos séricos, reduzindo o risco de morbidades associadas como as DCVs e prevenindo complicações agudas e crônicas (BERTONHI; DIAS, 2018).
Segundo Bertonhi e Dias (2018, .5), “a dieta para o indivíduo diabético deve ser individualizada e nutricionalmente equilibrada, assim como para qualquer outra população, e também deve ser feita de acordo com suas necessidades e preferências”.
As diretrizes da Sociedade Brasileira de Diabetes (2019-2020), afirmam que reduzir em 5 a 7% do peso corporal ajuda a controlar os níveis glicêmicos e diminui a necessidade de medicamentos hipoglicemiantes. Um déficit calórico de 500 a 750 kcal/dia (1.200 a 1.500 kcal/dia para mulheres e 1.500 a 1.800 kcal/dia para homens) é ser fundamental para este resultado.
As recomendações nutricionais mais indicadas
Algumas das recomendações diárias de macronutrientes, indicadas para pessoas com diabetes são: 45 a 60% de carboidratos (CHO), 5 a 10% de sacarose, não adicionar frutose aos alimentos, 14 a 20 g de fibras alimentares, 20 a 35% de gorduras com preferência para mono e poliinsaturadas e 15 a 20% de proteínas. Os micronutrientes como vitaminas e minerais seguem as mesmas quantidades de pessoas sem diabetes (SBD, 2019-2020).
Sobre a ingestão de proteínas, não há indícios de que a quantidade indicada para a maioria das pessoas precise ser modificada para pacientes com diabetes ou função renal preservada, sendo assim a recomendação é de 1 a 1,5 g/kg de peso corporal/ dia, o que equivale a 15 a 20% do VET. Para os lipídios, recomenda-se a ingestão controlada de ácidos graxos saturados e ácidos graxos trans que devem ser evitados por sua relação forte com DCV (SBD, 2019-2020).
A deficiência de vitaminas e minerais podem ser comuns em pacientes com diabetes mellitus, pois podem ocorrer perdas desses micronutrientes de forma excessiva na urina, baixa absorção intestinal ou baixa ingestão dietética. Por este motivo, uma dieta equilibrada com o consumo de duas a quatro porções de frutas (sendo 1 delas rica em vitamina C), e de três a cinco porções de legumes e verduras (crus e cozidos) ajuda a evitar esse quadro (SBD, 2019-2020).

Consumir fibras ajuda a reduzir os picos de glicose no sangue
Além disso, o consumo de fibras dietéticas ajudam a amenizar a resposta à insulina, auxiliando na prevenção do diabetes mellitus. Fazem parte do grupo de carboidratos e podem ser solúveis e insolúveis. As fibras solúveis ajudam no controle da glicemia e redução do colesterol, já as insolúveis contribuem para a saciedade, controle do peso e funcionamento intestinal. As fibras são encontradas em frutas, legumes e verduras, principalmente em folhas, talos, sementes e bagaço, além de farelos e leguminosas (SBD, 2019-2020).
Para o índice e carga glicêmicas, “é consenso que a qualidade e a quantidade dos carboidratos consumidos afetam a resposta glicêmica e, também, que a observação do IG e da CG possa trazer benefícios adicionais quando o total de carboidratos da refeição é contabilizado” (SBD, 2019-2020, p. 100).
O uso da estratégia lowcarb vem recebendo atenção como estratégia para controle da diabetes e no Brasil, a classificação de 26 a 45% é bastante aceita (SBD, 2019-2020).
O plano alimentar para o paciente com diabetes precisa ser fracionado em cinco a seis refeições, sendo três principais e duas lanches, o que promove mais saciedade e ameniza os picos glicêmicos. Recomenda-se que o preparo dos alimentos seja preferencialmente grelhados, assados, cozidos no vapor ou crus. Alimentos diet, light ou zero podem ser indicados no plano alimentar, porém não priorizados pois a base da alimentação deve ser de alimentos in natura e minimamente processados. Manter diariamente uma variedade de alimentos nutritivos com ingestão de hortaliças, leguminosas, frutas, cereais integrais, carnes magras, peixes, ovos, leite e derivados. Restringir alimentos ricos em gorduras saturadas, trans, álcool, sal e açúcar, além de bebidas açucaradas (SBD, 2019-2020).
Tem alguma dúvida ou sugestão? Deixe seu comentário aqui embaixo, será um prazer te ajudar! Vamos juntos conquistar mais saúde!
Referências:
SBD. Diretrizes Sociedade Brasileira de Diabetes. 2019-2020. Disponível em: https://edisciplinas.usp.br/pluginfile.php/5730478/mod_resource/content/0/Diretrizes-SBD-2019-2020.pdf. Acesso em 02 abr. 2023.
LYRA, R. et al. Diabetes mellitus e doenças cardiovasculares. 1. ed. São Paulo: AC Farmacêutica, 2014.
SALES, P; HALPERN A.; CERCATO, C. O essencial em endocrinologia. 1. ed. Rio de Janeiro: Roca, 2016.
BERTONHI, L. G.; DIAS, J. C. R. Diabetes mellitus tipo 2: aspectos clínicos, tratamento e conduta dietoterápica. Revista Ciências Nutricionais Online. v.2, n. 2, p. 1-10, 2018. Disponível em: https://www.unifafibe.com.br/revistasonline/arquivos/cienciasnutricionaisonline/sumario/62/13042018180355.pdf. Acesso em 02 maio. 2023.
COBAS R. et al. Diagnóstico do diabetes e rastreamento do diabetes tipo 2. Diretriz Oficial da Sociedade Brasileira de Diabetes. 2022. DOI: 10.29327/557753.2022-2, ISBN: 978-65-5941-622-6.
FREITAS A.M.M. et al. Novos tratamentos para o Diabetes Mellitus Tipo 2. Revista Científica. FMC. v. 16, n. 2, 2011. Disponível em: https://www.fmc.br/ojs/index.php/RCFMC/article/view/506/267. Acesso em 05 mai. 2023.
FILHO R. L.S. et al. Tratamento farmacológico da hiperglicemia no DM2. Diretriz Oficial da Sociedade Brasileira de Diabetes. 2022. DOI: 10.29327/557753.2022-10, ISBN: 978-65-5941-622-6.
PINHO A.S.L; MENDONÇA P.H.S; WERNECK P.L.P. Implicações Nutricionais no Diabetes Mellitus: Uma revisão bibliográfica. Disponível em: https://www.univale.br/wp-content/uploads/2019/10/NUTRI%C3%87%C3%83O-2018_2-IMPLICA%C3%87%C3%95ES-NUTRICIONAIS-NO-DIABETES-MELLITUS-TIPO-2…-AILTELLY.-PAULO.-PAULA.pdf. Acesso em 05 mai. 2023.
DELMONTES E.B.M.; ABREU D.S. A Importância da Dietoterapia no controle do Diabetes Tipo 2 em Adultos: Uma Revisão de Literatura. Rev. Psic. v. 16, n. 63, p.382-396, 2022. Disponível em: https://idonline.emnuvens.com.br/id/article/view/3592/5637. Acesso em 05 mai. 2023.